por Marc Darrow
En la Washington University School of Medicine, Departments of Orthopaedic Surgery and Neurology and Physical Therapy, los cirujanos y terapeutas querían examinar a los pacientes que tenían osteoartritis y/o deformidad de la cadera para encontrar una posible relación, con el dolor de espalda. El complejo cadera/columna puede ser un área complicada y difícil de diagnosticar. Encontrar la fuente que genera el dolor de un paciente puede ser igualmente complejo. La pregunta que intenta ser respondida es: cuando un paciente tiene dolor de cadera y espalda, ¿de dónde proviene el dolor?
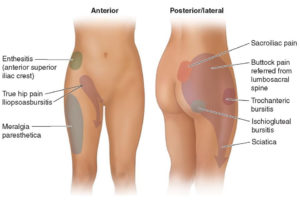
La cadera suele ser el verdadero generador de dolor (disfrazado) en pacientes con dolor de espalda
En su estudio presentado en la revista Pain Management and Research (PMR), el equipo de Washington University encontró vínculos entre la cadera y la columna que afectan el dolor y la función. El hallazgo clave fue que la enfermedad de la cadera, como la osteoartritis, incluso antes de que fuera evidente en una resonancia magnética, podría causar problemas en la parte inferior de la espalda.1 La cadera era el verdadero generador de dolor disfrazado en pacientes con dolor de espalda.
- ¿Qué nos dice esta investigación? Si Usted se ha realizado una RMN de la cadera y nada irregular se encontró como obvio, entonces el médico puede perseguir algo en la columna vertebral que no está causando el dolor.
Un paciente que presenta dolor lumbar debe ser examinado para detectar osteoartritis de cadera
Este mismo equipo de investigadores, también pudo concluir que los hallazgos del examen físico que indican osteoartritis de cadera (pérdida de rango de movimiento y dolor agudo) son comunes en pacientes que también tienen dolor lumbar. Un paciente que presenta dolor lumbar debe ser examinado para detectar osteoartritis de cadera 2.
Hallazgos similares se informaron en un estudio realizado por médicos del Vanderbilt Orthopaedic Institute. Se examinó la incidencia de osteoartritis sintomática de la cadera y estenosis degenerativa de la columna lumbar, debido a que las quejas de los pacientes pueden ser similares y, a menudo, es difícil diferenciar la patología intraarticular y extraarticular de la cadera con la estenosis degenerativa de la columna lumbar. Además, y como si fuera poco, ambas condiciones pueden presentarse concurrentemente, lo que dificulta determinar cuál es la causa real predominante del dolor subyacente. Se puede realizar una buena historia clínica y un examen físico exhaustivo, junto con unas pruebas de diagnóstico selectivas, para diferenciar entre estas entidades clínicas y ayudar a priorizar el tratamiento. 3
Cabe señalar que en el estudio anterior se hace énfasis en la necesidad de unas «pruebas de diagnóstico selectivas».
¿Se están los médicos alejando de los resultados de la RM, debido a la complejidad de este problema? En febrero de 2012, se presentó una investigación en la American Orthopaedic Society for Sports Medicine’s (AOSSM) Specialty Day, que sugiere que cuando los médicos tratan a personas con dolor de cadera,
- «Los médicos no deberían reemplazar la observación clínica con el uso de imágenes de resonancia magnética (RM)«.
- La investigación indicó que cuando se realizaron resonancias magnéticas en voluntarios sin dolor de cadera, el 73% mostró hallazgos anormales y que los hallazgos anormales en la resonancia magnética generalmente conducen a procedimientos quirúrgicos. Las revistas médicas están repletas de estudios que sugieren que mientras que la RM se utiliza con frecuencia para diagnosticar afecciones que afectan la cadera, su efectividad para determinar el dolor de cadera no es tan valiosa como un examen físico. Y realizar resonancias magnéticas no es rentable desde el punto de vista costo/beneficio. 4
En la revista médica Pain Physician, los doctores estuvieron de acuerdo, y ofrecieron un comentario que advertía a los médicos que las verdaderas causas del dolor de cadera se pueden pasar por alto y diagnosticar erróneamente debido a la resonancia magnética. 5
El Dr. Allan A van Zyl, un investigador en Sudáfrica, señaló en su artículo de 2010 (ampliamente citado) que en hasta el 50% de los pacientes de edad avanzada, la resonancia magnética arrojó un diagnóstico “falso positivo”, (en otras palabras, que no era real) de estenosis de columna lumbar. Esos resultados de RM pueden inducir a un cirujano a realizar una cirugía de columna. Cuando los síntomas de la cadera persisten y permanecen sin detectar, incluso es posible que se pueda realizar una segunda cirugía de espalda innecesaria.
El DOLOR DE CADERA MALDIAGNOSTICADO PUEDE CONLLEVAR A UNA CIRUGÍA DE ESPALDA INNECESARIA
No solo puede practicársele un reemplazo de cadera que quizás no necesite, sino que es posible que además sufra una cirugía de espalda tampoco necesita. Los médicos han notado que los síntomas del dolor en la cadera y el dolor en la pierna por estenosis espinal pueden ser muy similares, con sólo sutiles diferencias tanto en la historia como en los exámenes clínicos. La estenosis en la columna se diagnostica clásicamente, en pacientes con dolor en las piernas que se produce durante la posición de pie o caminando y se alivia cuando el individuo se sienta. Este es un diagnóstico clínico que, según los médicos, solo puede confirmarse mediante resonancia magnética.
Esta es la razón por la cual algunos pacientes continúan experimentando dolor de cadera después de la cirugía electiva de reemplazo de cadera. Un estudio de investigación aconsejó a los médicos que busquen dolor que pueda provenir de diferentes fuentes que no están directamente relacionadas con el material metálico del reemplazo, ya que algo más puede haber sido el problema. (7) Esta conclusión suele, muchas veces, llegar un poco tarde.
Hemos visto pacientes quienes fueron diagnosticados erróneamente y en quienes sus verdaderos generadores de dolor fueron pasados por alto. Tienen dolor de cadera y una RM que “muestra” una hernia discal en la parte inferior de la espalda. Lo peor es que después de que ser intervenidos con una cirugía de espalda, el dolor de cadera permaneció.
Referencias
1 Prather H, Cheng A, May KS, Maheshwari V, VanDillen L. Association of Hip Radiograph Findings with Pain and Function in Patients Presenting with Low Back Pain. PM&R. 2017 Jun 16.
2. Prather H, Cheng A, May KS, Maheshwari V, VanDillen L. Hip and Lumbar Spine Physical Examination Findings in People Presenting With Low Back Pain With or Without Lower Extremity Pain. J Orthop Sports Phys Ther. 2017 Feb 3:1-36.
3 BJ, Yates AJ, Kang JD. Hip-spine syndrome. J Am Acad Orthop Surg. 2012 Jul;20(7):434-42.
4. Keeney JA, Nunley RM, Adelani M, Mall N. Magnetic resonance imaging of the hip: poor cost utility for treatment of adult patients with hip pain. Clin Orthop Relat Res. 2014 Mar;472(3):787-92.
5. Tasoglu O, Sirzai H, Onat SS, Ozgirgin N. Is hip originated pain misdiagnosed? Pain Physician. 2015 Mar-Apr;18(2): E259-60.
6. van Zyl AA. Misdiagnosis of hip pain could lead to unnecessary spinal surgery. SA Orthop J (Pretoria). 2010; 9(4). 6. Ferrata P, Carta S, Fortina M, Scipio D, Riva A, Di Giacinto S. Painful hip arthroplasty: definition. Clin Cases Miner Bone Metab. 2011 May;8(2):19-22.
7 Ferrata P, Carta S, Fortina M, Scipio D, Riva A, Di Giacinto S. Painful hip arthroplasty: definition. Clin Cases Miner Bone Metab. 2011 May;8(2):19-22.







 Español
Español