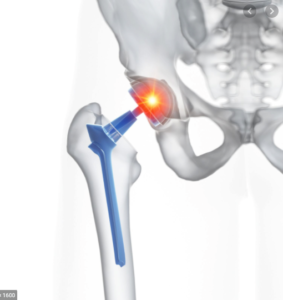
¿QUE HACER CUANDO SE NECESITA UN REEMPLAZO DE CADERA Y UNA CIRUGÍA DE COLUMNA EN EL MISMO PACIENTE?.
de Marc Darrow
Muchas personas nos envían correos electrónicos sobre su dolor de cadera y espalda. A algunos se les ha recomendado un reemplazo de cadera, a otros se les ha recomendado una cirugía de columna. Algunos han sido recomendados para ambas cirugías y están en el proceso de elegir entre una u otra y explorar opciones que les ayuden a evitar una u otra cirugía, incluso ambas.
La pregunta que nos surge es sobre la terapia con células madre como una opción y “¿cuál trataría primero? ¿Mi cadera o mi espalda? El beneficio de la terapia regenerativa es que en la misma visita, si usted es un buen candidato para el tratamiento, podemos tratar sus dos lesiones (causas de dolor) al mismo tiempo. En este escenario, ambas áreas pueden comenzar un proceso de curación simultáneo. No tiene que esperar a que se cure la cadera para comenzar los tratamientos de columna, no tiene que esperar a que se cure la espalda para comenzar los tratamientos de cadera.
INVESTIGACIÓN: LA CUESTIÓN DE HACER AMBAS CIRUGIAS: LA CADERA Y LA COLUMNA, ES MUCHO MÁS COMPLEJA Y RIESGOSA QUE EL PENSAMIENTO.
La opción de someterse a una cirugía de columna lumbar y un reemplazo de cadera al mismo tiempo es claramente una que no se recomienda por razones obvias. Por tanto, hay que tomar una decisión. ¿Cirugía de columna o reemplazo de cadera? Hay que llegar primero y hay que esperar.
En la Washington University School of Medicine, Departments of Orthopaedic Surgery and Neurology and Physical Therapy, los cirujanos y terapeutas querían examinar a los pacientes que tenían osteoartritis de cadera y dolor de espalda. El complejo cadera-columna puede ser un área difícil y compleja de diagnosticar. Encontrar la verdadera fuente o fuentes que generan el dolor de un paciente puede ser igualmente complejo. Esto dificulta aún más la decisión de la primera cirugía.
En este estudio, la cadera fue el verdadero generador de dolor disfrazado de dolor de espalda.
En su estudio presentado en la revista PMR, (1) el equipo de la Washington University, encontró vínculos entre la cadera y la columna que afectan el dolor y la función. El hallazgo clave fue que la enfermedad de la cadera, incluso antes de que fuera evidente en una resonancia magnética como osteoartritis, podía causar problemas en la zona lumbar. La cadera era el verdadero generador de dolor (disfrazado) en aquellos pacientes con dolor de espalda.
¿Qué nos dice esta investigación? Si le hicieron una resonancia magnética de la cadera y nada se presentó como obvio, entonces el médico puede buscar algo en la columna que no esté causando el dolor. Es posible que le realicen una cirugía de espalda que era lo que necesitaba.
Investigación: un paciente que se presenta con dolor lumbar debe ser examinado por osteoartritis de cadera.
El mismo equipo de investigadores, que publicó una investigación a principios de marzo de 2017 (2), también pudo concluir que los hallazgos del examen físico que indican osteoartritis de cadera (pérdida de rango de movimiento y dolor agudo) son comunes en pacientes que también tienen dolor lumbar. Un paciente que se presenta con dolor lumbar debe ser examinado por osteoartritis de cadera.
INVESTIGACIÓN: FUENTE DE LA CONFUSIÓN DEL DOLOR: ¿ES POR DENTRO DE LA ARTICULACIÓN DE LA CADERA, POR FUERA DE LA ARTICULACIÓN DE LA CADERA O ES POR ESTENOSIS LUMBAR?
Se informaron hallazgos similares en un estudio de médicos del Vanderbilt Orthopaedic Institute (3) se examinó la incidencia de osteoartritis sintomática de la cadera y estenosis espinal lumbar degenerativa porque las quejas subjetivas pueden ser similares y, a menudo, es difícil diferenciar intra y extra -patología articular de la cadera por estenosis espinal lumbar degenerativa. Estas afecciones pueden presentarse al mismo tiempo, lo que dificulta determinar el generador de dolor subyacente predominante. Se puede realizar una historia clínica y un examen físico completos, junto con pruebas de diagnóstico selectivas, para diferenciar entre estas entidades clínicas y ayudar a priorizar el manejo.
Cabe señalar que se requirió un examen físico. En el estudio anterior, «pruebas de diagnóstico selectivas».
¿LA CIRUGÍA DE CADERA O COLUMNA PRIMERO? LA INVESTIGACIÓN DICE QUE HAY CONFUSIÓN Y CONTROVERSIA INCLUSO ENTRE LOS CIRUJANOS CON MAYOR EXPERIENCIA?
Debido a que no se puede realizar una cirugía de columna y un reemplazo de cadera al mismo tiempo, el paciente y sus cirujanos deben elegir la que más ayude. Si fue a su cirujano de cadera, él/ella puede recomendarle la cadera primero, si fue a su cirujano de columna, él/ella puede recomendarle primero la cirugía de columna. Por lo tanto, tiene 2 recomendaciones diferentes para la «primera cirugía». A veces hay acuerdo, a veces hay opiniones contradictorias.
Un junio de 2019 publicado en la revista Bone and joint (4) sugiere controversia en el proceso de toma de decisiones del paciente con enfermedad degenerativa de cadera y columna. Esto es con lo que están luchando los cirujanos.
Los pacientes a los que se les recomienda tanto el reemplazo de cadera como la cirugía de columna lumbar deben elegir qué cirugía realizar primero. Las recomendaciones de sus cirujanos sobre qué cirugía debe realizarse primero siguen siendo inciertas y pueden confundir al paciente.
Una encuesta a cirujanos de cadera y columna planteó la pregunta:
«¿Cuándo DEBE REALIZARSE el reemplazo de cadera primero?»
En total 88 cirujanos,
51 cirujanos de cadera y
37 cirujanos de columna.
Aquí están los resultados de la encuesta:
A.Primer caso: Paciente con artrosis de cadera dolorosa y estenosis espinal lumbar con claudicación neurológica. (Dolor que se irradia a las piernas causado por un «nervio pellizcado e inflamado»).
- Cirujanos de cadera: el 59% dice hacer la cadera primero
- El 49% de los cirujanos de columna dice hacer primero la cadera
B. Segundo caso: el paciente tiene artrosis de cadera dolorosa y espondilolistesis degenerativa lumbar (deslizamiento de disco) con dolor en la pierna
- Cirujanos de cadera: el 73% dice hacer la cadera primero
- El 70% de los cirujanos de columna dice hacer primero la cadera
C. Tercer caso: el paciente tiene artrosis de cadera dolorosa y hernia de disco lumbar con debilidad en las piernas
- Cirujanos de cadera: el 47% dice hacer la cadera primero
- El 19% de los cirujanos de columna dice hacer primero la cadera
D. Cuarto caso: el paciente tiene osteoartritis de cadera dolorosa y escoliosis lumbar con dolor de espalda
- Cirujanos de cadera: el 47% dice hacer la cadera primero
- El 78% de los cirujanos de columna dice hacer primero la cadera
E. Quinto caso: Paciente con artrosis de cadera dolorosa y hernia de disco toracolumbar con mielopatía (presión de la médula espinal).
- Cirujanos de cadera: 0% dice hacer primero la cadera
- Cirujanos de columna: 0% dice hacer primero la cadera
SOLO EN UN ESCENARIO, la compresión de la médula espinal, hay un 100% de acuerdo.
¿CIRUGÍA DE ESPALDA? ¿CIRUGÍA DE CADERA? ¿NECESITAS ALGUNA? ¿AMBAS? ¿NINGUNA?
Un estudio que apareció en la revista médica Radiology donde a los investigadores les preocupaba el entusiasmo que tenían algunos cirujanos por la cirugía que probablemente era inapropiada.
Esto es del estudio:
La mayoría de los hallazgos de imagen (exploraciones y resonancias magnéticas), encuentran cambios degenerativos que reflejan peculiaridades anatómicas o el proceso de envejecimiento normal y resultan clínicamente irrelevantes.
Las pruebas de imagen han demostrado ser útiles solo cuando se sospecha una enfermedad sistémica o cuando la cirugía está indicada para la compresión persistente de la médula espinal o la raíz nerviosa.
Muchos tratamientos (cirugías) han demostrado ser ineficaces y algunos contraproducentes, pero siguen recetándose porque los pacientes los quieren y existen incentivos económicos para realizarlos ”(5).
Las palabras clave de la investigación son «ineficaces» y «contraproducentes» para el paciente.
A continuación se muestra una investigación que apareció en los Annals of the New York Academy of Sciences (6)
Conclusiones resumidas:
Numerosos estudios de imágenes (resonancias magnéticas y exploraciones) han intentado determinar una asociación definitiva entre la degeneración del disco intervertebral (enfermedad degenerativa del disco) y el dolor lumbar. Sin embargo, la degeneración del disco no es un diagnóstico suficiente para el desarrollo del dolor, como lo demuestra un gran número de pacientes asintomáticos, pacientes con hallazgos anormales en MRI o CT.
Estudios de Resonancia magnética de columna vertebral a personas asintomáticas (sin dolor en la espalda), demostró:
- hernias de disco intervertebral en el 22-67%
- y estenosis espinal en el 21% de los adultos asintomáticos mayores de 60 años,
- y se demostró que la evidencia tomográfica de osteoartritis de la articulación facetaria espinal NO tiene correlación con el dolor lumbar.
Los hallazgos anormales en las imágenes de resonancia magnética no fueron predictivos del desarrollo o la duración del dolor lumbar.
Esto es lo que les digo a los pacientes todos los días: no asuman que su dolor proviene de lo que le muestra la resonancia magnética. Es posible que su dolor no se refleje en estas imágenes.
En un estudio publicado en Journal of Neurosurgery and Spine que examinó a pacientes con dolor de espalda, los investigadores encontraron que los pacientes de hecho esperaban hacerse una resonancia magnética cuando tenían dolor de espalda y que la resonancia magnética revelaría exactamente cuál era la causa de su dolor. No solamente eso, sino que:
- más del 50% de los pacientes se someterían a una cirugía de columna si su médico les dijera que tenían una resonancia magnética espinal anormal, incluso si no tuvieran dolor o limitación en sus movimientos.
«Los pacientes exageran el valor de los estudios radiológicos y tienen percepciones mixtas del riesgo relativo y la eficacia de la intervención quirúrgica en comparación con un tratamiento más conservador». (7)
En nuestra práctica, a menudo vemos pacientes que tienen dolor de espalda severo y llevan consigo una resonancia magnética, una radiografía y/o una exploración que no son concluyentes. Los médicos que escriben en el European Journal of Pain están de acuerdo y dicen que, si bien es controvertido, las investigaciones que respaldan el uso de la resonancia magnética no permiten conclusiones definitivas. (8) Esto respalda los hallazgos recientes que dicen que a pesar de que los médicos solicitan con frecuencia resonancias magnéticas para la columna lumbar, a veces por razones débiles o diversas, las imágenes funcionan mal y no es probable que identifiquen las estructuras anatómicas que son la fuente del dolor. (9)
Quizás es por eso que la cirugía de cadera se recomienda de forma más rutinaria en primer lugar para cualquier paciente con dolor de espalda.
AL TENER UNA CIRUGÍA INNECESARIA, SUCEDE CON FRECUENCIA, ESPECIALMENTE CUANDO LA CADERA ESTÁ INVOLUCRADA.
En un estudio del Department of Orthopaedic Surgery, Graduate School of Medicine, Chiba University in China, surgeons, publicadoen the medical journal Modern Rheumatology, (10) los cirujanos discutieron la complejidad de la enfermedad de la cadera y cómo afecta a otras articulaciones y áreas de la cuerpo.
Aquí los cirujanos encontraron que:
- La enfermedad de la cadera fue la causa del dolor de rodilla en el 29% de los pacientes.
- La enfermedad de la cadera fue la causa del dolor lumbar en 17% de pacientes.
¿Su advertencia a sus compañeros cirujanos?
- “Tenga en cuenta la enfermedad de la cadera disfrazada de dolor de rodilla o lumbalgia”. Así es como se pueden realizar cirugías incorrectas.
Aquí hay un estudio de cirujanos del Reino Unido. Publicado en la revista médica International Orthopaedics, (11) el equipo quirúrgico de este estudio quería responder a la pregunta de por qué hasta el 20% de los pacientes con reemplazo total de rodilla se quejan de dolor persistente después del reemplazo de rodilla. Aquí estaba la respuesta:
- Los investigadores examinaron a 45 pacientes consecutivos con dolor después de un reemplazo total de rodilla.
- De los 45 pacientes,
- 15 pacientes (1/3) tenían enfermedad degenerativa de la cadera y la columna lumbar.
- 9 pacientes tenían dolor inexplicable.
El estudio concluyó: “Es posible que los pacientes todavía se estén sometiendo a una artroplastia de rodilla para la osteoartritis degenerativa de la columna lumbar y la cadera. Sugerimos una mayor conciencia en la evaluación preoperatoria y posoperatoria y una historia y un examen minuciosos con el uso de inyecciones de diagnóstico para identificar la causa del dolor en caso de duda «.
Referencias
1 Prather H, Cheng A, May KS, Maheshwari V, VanDillen L. Association of Hip Radiograph Findings with Pain and Function in Patients Presenting with Low Back Pain. PM&R. 2017 Jun 16.
2. Prather H, Cheng A, May KS, Maheshwari V, VanDillen L. Hip and Lumbar Spine Physical Examination Findings in People Presenting With Low Back Pain With or Without Lower Extremity Pain. J Orthop Sports Phys Ther. 2017 Feb 3:1-36.
3 Devin CJ, McCullough KA, Morris BJ, Yates AJ, Kang JD. Hip-spine syndrome. JAAOS-Journal of the American Academy of Orthopaedic Surgeons. 2012 Jul 1;20(7):434-42.
4. Liu N, Goodman SB, Lachiewicz PF, Wood KB. Hip or spine surgery first?: a survey of treatment order for patients with concurrent degenerative hip and spinal disorders. Bone Joint J. 2019 Jun;101-B(6_Supple_B):37-44.
5. Kovacs FM, Arana E. Degenerative disease of the lumbar spine. Radiologia. 2016 Apr;58 Suppl 1:26-34.
6 Mosley GE, Evashwick‐Rogler TW, Lai A, Iatridis JC. Looking beyond the intervertebral disc: the need for behavioral assays in models of discogenic pain. Annals of the New York Academy of Sciences. 2017 Aug 10.
7 Franz EW, Bentley JN, Yee PP, Chang KW, Kendall-Thomas J, Park P, Yang LJ. Patient misconceptions concerning lumbar spondylosis diagnosis and treatment. J Neurosurg Spine. 2015 May;22(5):496-502.
8, Steffens D, Hancock MJ, Maher CG, Williams C, Jensen TS, Latimer J. Does magnetic resonance imaging predict future low back pain? A systematic review. Eur J Pain. 2013 Nov 26.
9. Balagué F, Dudler J. [Imaging in low back pain: limits and reflexions]. Rev Med Suisse. 2013 Jun 26;9(392)
10. Nakamura J, Oinuma K, Ohtori S, et al. Distribution of hip pain in osteoarthritis patients secondary to developmental dysplasia of the hip. Mod Rheumatol. 2012 Apr 11
11. Al-Hadithy N, Rozati H, Sewell MD, Dodds AL, Brooks P, Chatoo M. Causes of a painful total knee arthroplasty. Are patients still receiving total knee arthroplasty for extrinsic pathologies? Int Orthop. 2012 Jan 11.







 Español
Español