por Marc Darrow
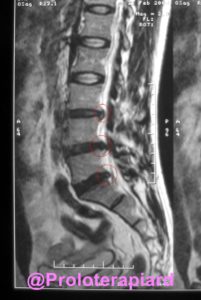
En un artículo muy importante publicado en Radiology, se concluye lo siguiente: «En los últimos 25 años, la investigación científica ha producido cambios drásticos en el concepto de dolor lumbar y su manejo. La mayoría de los hallazgos de imagen, incluidos los cambios degenerativos, reflejan peculiaridades anatómicas o el proceso normal de envejecimiento y resultan ser clínicamente irrelevantes; las pruebas de imagen han demostrado ser útiles solo cuando se sospecha una enfermedad sistémica o cuando está indicada la cirugía para la compresión persistente de la médula espinal o la raíz nerviosa.
El informe radiológico debe indicar los puntos exactos de la compresión del nervio, eludiendo hallazgos intrascendentes. Muchos tratamientos han demostrado ser ineficaces y algunos han demostrado ser contraproducentes, pero continúan indicándose porque los pacientes los quieren y existen incentivos financieros para hacerlo «.
En Diciembre del 2017, se publicó en Annals of the New York Academy of Sciences:
- El dolor lumbar generado en el disco (discogénico) crónico puede ser difícil de diagnosticar y tratar.
- Numerosos estudios de imágenes han intentado determinar una asociación definitiva entre la degeneración del disco intervertebral (IVD) y el dolor lumbar.
- La degeneración del disco intervertebral (IVD) está fuertemente asociada con el dolor lumbar y la enfermedad degenerativa del disco es el diagnóstico más común en pacientes con dolor de espalda. – Sin embargo, la degeneración IVD no es un diagnóstico suficiente para el desarrollo del dolor, como lo demuestra un gran número de pacientes asintomáticos con hallazgos anormales en la RMN o la Tomografía Computada (CT).
- Usando RMN, las hernias de disco intervertebrales se observan entre el 22-67% de adultos asintomáticos y la estenosis espinal en 21% de los adultos asintomáticos mayores de 60 años, y la evidencia de TC de osteoartritis de la articulación facetaria mostró que no tenía correlación con el dolor lumbar.
- Los hallazgos anormales en las imágenes por resonancia magnética no fueron predictivos del desarrollo o la duración del dolor lumbar.
- Por lo tanto, la patología radiológica de la columna vertebral se puede observar en ausencia de dolor lumbar y no debe utilizarse como un sustituto del dolor lumbar en la investigación.
(Voy a interrumpir aquí: «la patología de la columna vertebral se puede observar en ausencia de dolor lumbar y no se debe usar como un sustituto del dolor lumbar en la investigación».
Esto es lo que les digo a los pacientes todos los días: no asuman que su dolor proviene necesariamente de los resultados que muestra la resonancia magnética. La verdadera causa de su dolor puede no ser visto en estos resultados.
Continuaré con el estudio del Department of Orthopaedics, Icahn School of Medicine at Mount Sinai, New York, New York.
- «No es solo que la degeneración del disco intervertebral que se observa (en los estudios por imágenes) no es indicativo de dolor lumbar, sino que a los pacientes con dolor de espalda discogénico también están mal referidos a cirugía».
- «Dadas las dificultades para determinar quién se beneficiará con la cirugía, el American College of Physicians actualizó recientemente sus pautas de tratamiento de dolor lumbar, recomendando tratamientos no farmacológicos no invasivos como la primera línea de tratamiento».
En un estudio de pacientes con dolor de espalda, los investigadores encontraron que, de hecho, los pacientes esperaban obtener una resonancia magnética cuando tenían dolor de espalda y que la resonancia magnética revelaría exactamente cuál era la causa de su dolor. No solamente eso, sino que:
- más del 50% de los pacientes se sometería a una cirugía espinal si su médico les decía que tenían una RM espinal anormal, incluso si no tenían dolor o movimiento restringido.
Los autores de este estudio solo pudieron concluir que los pacientes exageran el valor de las imágenes por resonancia magnética y no comprenden claramente el riesgo relativo y la efectividad de la intervención quirúrgica en comparación con un tratamiento más conservador. ¿Por qué entonces, ellos consentirían la cirugía en vez de algo que no duele?
¿Cuán frecuente es la creencia de que las imágenes por resonancia magnética pueden guiar a los médicos hacia un diagnóstico correcto y hacer recomendaciones quirúrgicas?
Los médicos analizaron la literatura médica para los artículos citados con más frecuencia, sobre la cirugía de la columna lumbar y midieron su impacto en toda la literatura sobre la columna lumbar. Esto es lo que encontraron: el artículo más citado fue el clásico de 1990 que describía cómo las personas sin dolor de espalda muestran todo tipo de anormalidades en la resonancia magnética. Más de 27 años después, los médicos aún citan el artículo y se hacen las mismas preguntas:
- «¿Por qué este paciente tiene problemas claros en la RMN pero no tiene dolor de espalda?» y
- “¿Deberíamos seguir enviándolos a cirugía?»
El segundo estudio más citado mostró de manera similar que los pacientes que no presentaban síntomas de dolor de espalda que y se sometieron a una resonancia magnética de la columna lumbar con frecuencia se encontraba que tenían degeneración lumbar y enfermedad.
- Los dos trabajos de investigación más citados en relación con la cirugía de la columna vertebral fueron artículos sobre por qué los pacientes tenían problemas espinales absolutos y claros en la resonancia magnética y aún así no mostraban signos de dolor o molestia.
En nuestra práctica, a menudo vemos pacientes con dolor de espalda severo que traen sus resultados de una RMN, una radiografía y/o una tomografía cuyos resultados no son concluyentes. Los médicos que escriben en el European Journal of Pain coinciden y afirman que, aunque controvertidas, las investigaciones que respaldan el uso de RMN no permiten conclusiones definitivas. Esto respalda hallazgos recientes que dicen que a pesar de que los médicos solicitan resonancias magnéticas para la columna lumbar, a veces por debilidad o por varias razones, esa imagen funciona mal y es probable que NO identifique las estructuras anatómicas que son la causa real del dolor.
- Recientemente, médicos canadienses encontraron que más de la mitad de las resonancias magnéticas de la espalda baja ordenadas en dos hospitales canadienses eran inapropiadas o de valor cuestionable para los pacientes.
Y los médicos de familia eran más propensos a ordenar estas pruebas innecesarias en comparación con otros especialistas. Los hallazgos son importantes porque en algunas partes de Canadá, las pruebas de RMN para la parte baja de la espalda representan alrededor de un tercio de todas las solicitudes de RMN. En todo el país, los tiempos de espera para las resonancias magnéticas son largos y el acceso del paciente es limitado. Los hallazgos fueron publicados en JAMA Internal Medicine.
- “»Más del 85% de los pacientes atendidos en consultas de atención primaria tienen dolor lumbar que no puede atribuirse a una enfermedad específica o una anomalía anatómica y es bien sabido que las imágenes de pacientes asintomáticos, a menudo revela anormalidades anatómicas, como discos herniados. Uno de los riesgos de la imagenología rutinaria del dolor lumbar agudo sin complicaciones es el «etiquetado» del paciente; no hay evidencia de que el etiquetado de pacientes con dolor lumbar con un diagnóstico anatómico específico mejore los resultados.»
- Esta evidencia (confirma que los médicos deben abstenerse de pedir, rutinariamente, imágenes lumbares inmediatas en pacientes con dolor lumbar inespecífico, agudo o subagudo sin indicaciones de condiciones graves subyacentes. La consideración específica de las expectativas del paciente sobre el valor de las imágenes, no se trató aquí; sin embargo, se debe considerar este aspecto para evitar imágenes de RMN innecesarias, y al mismo tiempo, satisfacer las expectativas del paciente y aumentar su satisfacción«.
- Cuando los médicos escribieron su reciente artículo titulado: «Toma de decisiones en el tratamiento quirúrgico del dolor lumbar crónico: la realización de pruebas pronósticas para seleccionar pacientes para la cirugía de fusión espinal lumbar», concluyeron que, en la actualidad, la mejor evidencia no respalda el uso de ninguna prueba de pronóstico en la práctica clínica para seleccionar pacientes para la cirugía de fusión espinal lumbar.







 Español
Español